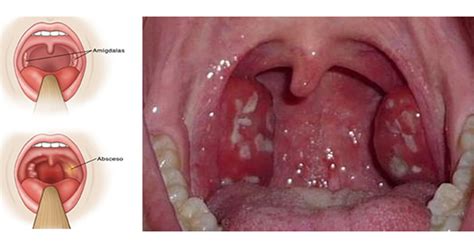
Absceso periamigdalino. Nuestra experiencia en 5 años
Palabras clave:
absceso peritonsilar; diagnóstico clínico; signos y síntomas; antibacterianos.Resumen
Se realizó un estudio descriptivo observacional retrospectivo con revisión de las historias clínicas de pacientes ingresados con el diagnóstico de absceso periamigdalino en el Hospital Carlos M. de Céspedes de Bayamo, desde el 1ro de enero del 2012 hasta el 31 de diciembre del 2016 con un total de 52 pacientes de 55, excluyéndose 3 pacientes por presentar uno una angina de Ludwig y dos pacientes con absceso del ultimo molar. Se pesquisan las siguientes variables: edad, sexo, procedencia, síntomas y signos, variedad del absceso, proceder quirúrgico, estadia hospitalaria y tratamiento, obteniéndose los resultados siguientes: la edad promedio fue de 35.4 años, los principales síntomas y signos fueron la odinofagia, fiebre y abombamiento de pilares, predominó la variedad anterior izquierda, el mayor intervalo de estadia fue de 1 a 5 días y el antibiótico utilizado con mayor frecuencia fue la penicilina.
Descargas
Citas
1. Manzoni Seering M, Chueiri L, Jacques J, Picoli CMMF, Batista CSM, Buffon Ztt D, et al. Bilateral peritonsillar abscess in an infant: an unusual presentation of sore throat. Case Rep Otolaryngol [Internet]. 2017 [citado 14 Mar 2017]; 4670152. Disponible en: http://www.hindawi.com/journals/criot/2017/4670152.
2. Tsai YW, Liu YH, Su HH. Bacteriology of peritonsillar abscess: the changing trend and predisposing factors. Br J Otorrhinolaryngol (BJORL) [Internet]. 2017; [20 Feb 2017]; 552. Disponible en: https://ac.els-cdn.com/S1808869417301076/1-s2.0-S1808869417301076-main.pdf?_tid=515a11a2-0a9d-11e8-89b5-00000aab0f27&acdnat=1517853322_027ec6a09ed4da26440b6280bb7ffc94.
3. Feasson T, Debeaupte M, Bidet C, Ader F, Disart F, Ferry T, et al. Impact of anti-inflammatory drug consumption in peritonsillar abscess: a retrospective cohort study. BMC Infect Dis [Internet]. 2016 [citado 14 Mar 2017]; 16:432. Disponible en: http://www.biomedcentral.com/track/pdf/10.1186/S12879-016-1761-2?site=bmcinfectdis.biomedcentral.com.
4. AlAwadh I, Aldrees T, AlQaryan S, Alharethy S, AlShehri H. Bilateral peritonsillar abscess: A case report and pertinent literature review. Int J Surg Case Rep [Internet]. 2017 [citado 14 Mar 2017]; 36:34-7. Disponible en: http://www.casereports.com/articl/S2210-2612(17)30214-6/pdf.
5. Lepelletier D, Pinaud V, Le Conte P, Bourigault C, Assery N, Ballereau F, et al. Peritonsillar abscess (PTA): Clinical characteristics, microbiology, drug exposures and outcomes of a large multicentre cohort survey of 412 patients hospitalized in 13 French university hospitals. Eur J Clin Microbiol Infect Dis. 2016; 35: 867-73.
6. Wiksten J, Blomgren K, Eriksson T, Guldfred L, Bratt M, Pitkäranta A. Variations in treatment of peritonsillar abscess in four Nordic countries. Acta Otolaryngol. 2014; 134(8):813-7.
7. Tachibana T, Orita Y, Abe Fujisawa I, Ogawara Y, Matsuyama Y, Shimizu A, et al. Prognostic factors and effects of early surgical drainge in patients with peritonsillar abscess. J Infect Chemother Off J Jpn Soc Chemother. 2014; 20(11):722-5.
8. Kim DK, Lee JW, Na YS, Kim MJ, Lee JH, Park CH. Clinical factor for successful nonsurgical treatment of pediatric peritonsillar abscess. Laryngoscope. 2015; 125(11):2608-11.
9. Shaul C, Koslowsky B, Rodríguez M, Schearz Y, Muahnna N, Peleg U, et al. Is needle aspiration for peritonsillar abscess still as god as we think? A long-term follow-up. Ann Otol Rhinol Laryngol. 2014. Doi: 10.1177/000348944556083.
10. Klug TE. Incidence and microbiology of peritonsillar abscess: the influence of season, age, and gender. Eur J Microbiol Infect Dis. 2014; 33:1163-7.
11. Mazur E, Czerwinska E, Korona Glowniak I, Grochowalska A, Koziol Montewka M. Epidemiology, clinical history and microbiology of peritonsillar abscess. Eur J Clin Microbiol Infect Dis. 2015; 34:549-54.
12. Windfuhr JP, Zurawski A. Peritonsillar abscess: remember always think twice. Eur Arch Otorrhinolaryngol. 2016; 273:1269-81.
13. Sowerby LJ, Hussain Z, Husein M. The epidemiology, antibiotic resistance and post-discharge course of peritonsillar abscesses in London, Ontario. J Otolaryn Head Neck Surg [Internet]. 2013 [citado 24 Mar 2017]; 42(5). Disponible en: http://www.journalotohns/content/42/1/5.
14. Wang YP, Wang MC, Lin HC, Chou P. The impact of prior tonsillitis and treatment modality on the recurrence of peritonsillar abscess: A nationwide cohort study. PLoS ONE [Internet]. 2014 [citado 22 Mar 2017]; 9(10): e109887. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4188615/pdf/pone.0109887.pdf.
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Avisos de derechos de autor propuestos por Creative Commons
1. Política propuesta para revistas que ofrecen acceso abierto
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:- Los autores/as conservarán sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación esta revista.
- Los autores/as podrán adoptar otros acuerdos de licencia no exclusiva de distribución de la versión de la obra publicada (p. ej.: depositarla en un archivo telemático institucional o publicarla en un volumen monográfico) siempre que se indique la publicación inicial en esta revista.
- Se permite y recomienda a los autores/as difundir su obra a través de Internet (p. ej.: en archivos telemáticos institucionales o en su página web) antes y durante el proceso de envío, lo cual puede producir intercambios interesantes y aumentar las citas de la obra publicada. (Véase El efecto del acceso abierto).







